
Krampfadern, Krampfadern, Krampfadern(von lateinisch varix, varicis – Erweiterung, Schwellung der Venen)- anhaltende irreversible Veränderung der Venen, gekennzeichnet durch:
- ungleichmäßige Vergrößerung des Lumens und der Länge der Venen,
- die Bildung von Knoten in Bereichen mit dünner werdenden Venen aufgrund pathologischer Veränderungen der Venenwände, deren Ausdünnung, Dehnung, verminderter Tonus und Elastizität,
- funktionelle Insuffizienz der Venenklappen und beeinträchtigter Blutfluss.
Krampfadern sind eine recht häufige Erkrankung. Krampfadern und ihre Komplikationen werden bei 25 % der Bevölkerung diagnostiziert, wobei Frauen zwei- bis dreimal häufiger davon betroffen sind als Männer. Bei Frauen werden die ersten Anzeichen der Erkrankung häufig schon in jungen Jahren beobachtet, meist im Zusammenhang mit Schwangerschaft und Geburt. Im höheren Alter kommt es sowohl bei Männern als auch bei Frauen zu einem Anstieg der Inzidenz und die Häufigkeit komplizierter Formen nimmt zu. Im Alter von 70 Jahren tritt die Erkrankung 6-10-mal häufiger auf als im Alter von 30 Jahren. In letzter Zeit wird die Manifestation von Krampfadern jedoch häufig bei sehr jungen Menschen, sogar bei Teenagern, beobachtet. Daher wird es immer dringlicher, alle möglichen Krankheitsursachen zu erkennen und Venenerkrankungen vorzubeugen.
Wie Krampfadern entstehen und sich entwickeln
Um zu verstehen, wie Krampfadern entstehen, erklären wir kurz die Physiologie des Venensystems der unteren Extremitäten. Der venöse Abfluss in den Beinen wird durch zwei miteinander verbundene Mechanismen gewährleistet – zentral und peripher. Der zentrale Mechanismus ist mit Herz, Lunge und Zwerchfell verbunden, und der periphere Mechanismus steht in direktem Zusammenhang mit der Funktion des Venensystems der unteren Extremitäten, das die Muskel- und Gewebegefäße umgibt.
Die ersten Anzeichen von Krampfadern sind eine gestörte Kapillardurchblutung, Schwellungen, ein Schweregefühl in den Beinen, das Auftreten von Besenreisern und Besenreisern. Diese Veränderungen sind reversibel, aber wenn nicht rechtzeitig vorbeugende Maßnahmen ergriffen werden, werden die Probleme zunehmen.
Von den ersten Anzeichen von Krampfadern der unteren Extremitäten bis zur Bildung von Krampfadern und dem Auftreten ausgeprägter Krampfadersymptome vergeht in der Regel mehr als ein Jahr. Krampfadern entwickeln sich schleichend und führen zu Durchblutungsstörungen und chronischer Veneninsuffizienz. Ein Blutstau in den Venen kann zu Phlebitis (Venenentzündung), Thrombophlebitis (Venenentzündung mit Bildung von Blutgerinnseln), Phlebothrombose (Thrombose mit weiterer Entzündung der Venen) und nicht heilender Dermatitis (Entzündung der Venen) führen Haut), trophische Geschwüre.
Arten und Formen von Krampfadern
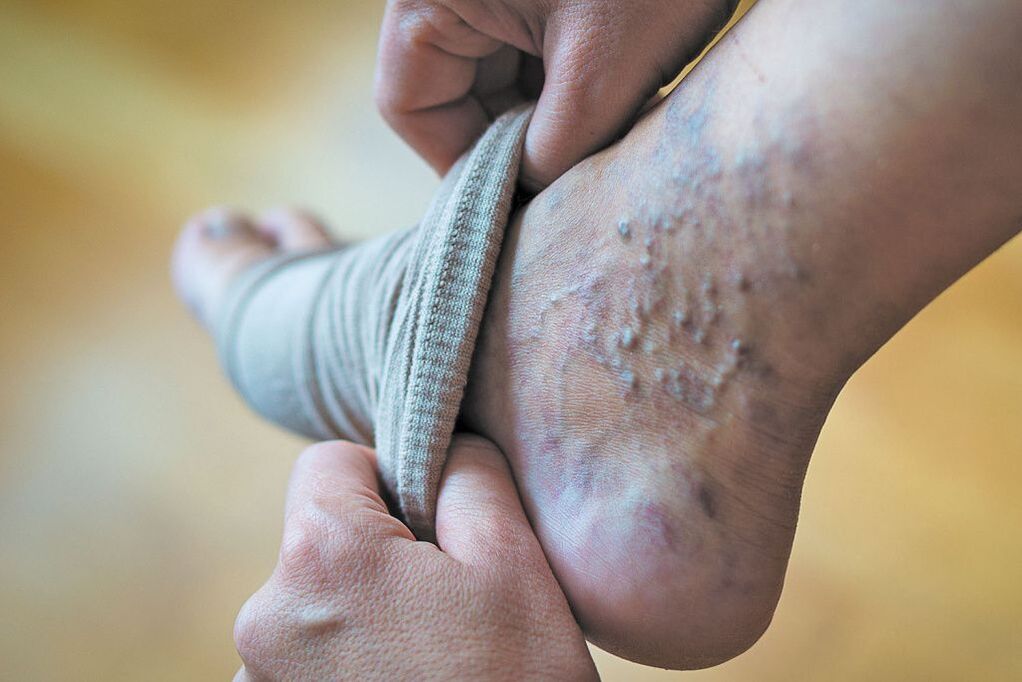
Es gibt primäre (echte) und sekundäre (symptomatische) Krampfadern.
Primäre Krampfadern sind eine eigenständige Erkrankung des Venensystems (Krampfadern). Es entwickelt sich schrittweise über mehrere Jahre. Am häufigsten wird eine Krampfadererweiterung der Vena saphena magna beobachtet (70–85 %), seltener – der Vena saphena parva (5–12 %). Bei Krampfadern sind 50–70 % der Venenschäden beidseitig.
Sekundäre Krampfadern sind Symptom und Folge von Erkrankungen, bei denen der Blutabfluss durch die tiefen Venen der unteren Extremitäten behindert ist (postthrombotische Erkrankungen, Tumore, Narben, entzündliche Prozesse, Aplasie und Dysplasie der tiefen Venen, arteriovenös). Fisteln usw. ). Sekundäre Krampfadern sind recht selten.
Am häufigsten betreffen Krampfadern die Stammvenen der unteren Extremitäten, die Teil des großen Stammvenensystems sind. Die Äste der Vena saphena parva leiden wesentlich seltener unter Krampfadern.
Klassifizierung der Arten von Krampfadern
Bis vor kurzem klassifizierten Ärzte in unserem Land Krampfadern nach verschiedenen Klassifikationstypen. Es wurde die abgestufte klinische Klassifizierung von V. S. Savelyev verwendet, die den Grad der Störung der venösen Zirkulation in der Extremität und die Fähigkeit des Körpers widerspiegelt, diesen Störungen zu widerstehen und sie zu kompensieren, sowie eine Klassifizierung nach den Formen der Krampfadern und den durch sie verursachten Komplikationen.
Die wichtigste ist derzeit jedoch die internationale Klassifikation CEAP, die auf klinischen (C – Klinik), ätiologischen (E – Ätiologie), anatomischen (A – Anatomie) und pathogenetischen (P – Pathogenese) Merkmalen der Krankheit basiert.
6 klinische Klassen („C") sind nach zunehmendem Schweregrad der Erkrankung geordnet, von Teleangiektasien (TAE) bis hin zu trophischen Ulzera.
Der ätiologische Abschnitt („E") gibt an, ob der Prozess primär ist oder nicht.
Der anatomische Teil der Klassifikation („A") unterteilt das Venensystem der unteren Extremitäten in 18 relativ getrennte Segmente, was es ermöglicht, die Lokalisierung des betroffenen Bereichs des Venensystems anzuzeigen.
Der pathophysiologische Abschnitt („P") charakterisiert das Vorliegen eines Refluxes und/oder einer Obstruktion im betroffenen Venensegment.
Symptome von Krampfadern
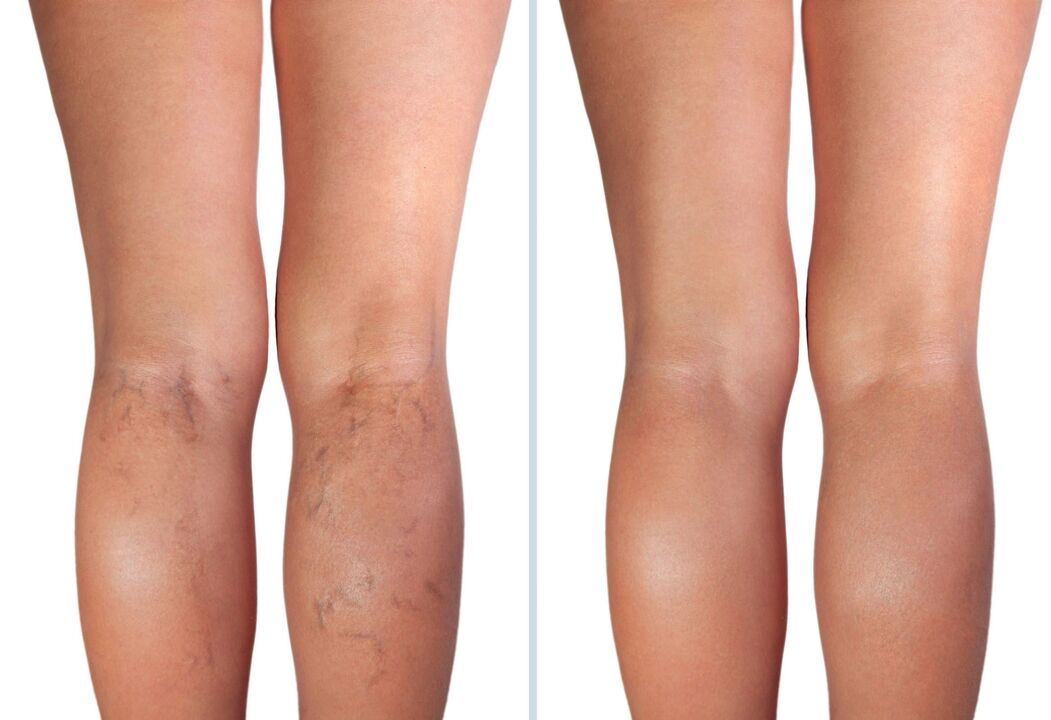
Die Symptome von Krampfadern hängen vom Stadium der Erkrankung ab, d. h. über das Ausmaß der Veränderungen der Blutgefäße und Störungen des Venensystems. Je nach Stadium kann eine Prognose für den weiteren Krankheitsverlauf abgegeben werden.
Das Anfangsstadium von Krampfadern - Krampfadern 1. Grades
Im Anfangsstadium, wenn die Pathologie der Venen noch nicht deutlich zum Ausdruck kommt, können sichtbare Anzeichen von Krampfadern fehlen. Die Patienten klagen über Schweregefühl und Unwohlsein in den Beinen, zu schnelle Ermüdung, Wärmegefühl, Parästhesien (Taubheitsgefühl, Brennen, Kribbeln). Die Symptome verschlimmern sich gegen Ende des Tages sowie unter Hitzeeinwirkung – im Sommer oder beim Tragen warmer Schuhe im Winter. An Fuß und Knöchel treten Schwellungen auf, die nach einer kurzen Pause verschwinden. Gelegentlich sind nächtliche Krämpfe der Wadenmuskulatur möglich, die Patienten führen diese jedoch auf Überlastung zurück.
Nach längerer körperlicher Aktivität schwellen die Venen an und ihr Netzwerk ist durch die Haut gut sichtbar. Besonders auffällig sind sie im Oberschenkel-, Unterschenkel- und Fußbereich. Die Anzahl solcher Adern und der Grad ihrer Ausdehnung können variieren. Dabei kann es sich um einzelne und wenig auffällige Gebilde am Unterschenkel handeln, die abends oder nach körperlicher Betätigung deutlicher in Erscheinung treten. Auch in diesem Stadium der Krampfadern wird das Auftreten von Besenreisern beobachtet.
Wenn Sie in diesem Stadium mit der einfachsten konservativen Behandlung beginnen und vorbeugende Maßnahmen ergreifen, kann die Entwicklung der Krankheit durch die Beseitigung nahezu aller Symptome verhindert werden.
Symptome von Krampfadern 2. Grades, Kompensationsstadium
In diesem Krankheitsstadium machen sich Veränderungen in großen Unterhautgefäßen bemerkbar. Die Venen verformen sich, schwellen an, der Blutabfluss wird gestört und es kommt zu deutlichen Schwellungen an Füßen und Knöcheln. Die Schwellung an den Beinen nimmt bei längerer körperlicher Aktivität zu, verschwindet aber nach einer Nachtruhe. Nachts kommt es häufig zu Krämpfen in der Wadenmuskulatur. Es wird eine Parästhesie beobachtet - ein vorübergehender Empfindlichkeitsverlust in den Beinen, Taubheitsgefühl in den Beinen, Brennen, „Gänsehaut". Mit fortschreitender Krankheit treten Schmerzen auf, die sich abends verstärken.
Dieses Stadium der Subkompensation dauert in der Regel mehrere Jahre, und zu diesem Zeitpunkt kann die Entwicklung der Krankheit auch gestoppt werden, wenn die Behandlung rechtzeitig begonnen wird. Andernfalls wird die Krankheit unweigerlich zu einem schwereren Stadium fortschreiten.
Symptome von Krampfadern 3. Grades - Dekompensationsstadium
In diesem Stadium der Krampfadern kommt es zu einer deutlichen Zunahme der Beschwerden, Schmerzen und Schweregefühl in den Beinen werden intensiver und es kommt zu einer Störung der peripheren Blut- und Lymphzirkulation (chronische Veneninsuffizienz). Die Schwellung verschwindet auch nach längerer Ruhe nicht und breitet sich bis zum Unterschenkel aus. Patienten leiden unter juckender Haut. Die Haut an den Beinen wird trocken, verliert an Elastizität, die Haut wird leicht verletzt, verliert die Fähigkeit, sich schnell zu regenerieren, wodurch die Wundheilung lange dauert. Auf der Haut treten braune Flecken auf, am häufigsten an der Innenseite des unteren Drittels des Beins (Hyperpigmentierung aufgrund subkutaner Blutungen).
Alle diese Beschwerden treten ständig auf. In Zukunft können Beschwerden über Schmerzen im Herzbereich, Atemnot, Kopfschmerzen und eine Verschlechterung der Muskel-Skelett-Funktion der betroffenen Extremität auftreten.
Obwohl das Stadium der Dekompensation bereits eine sehr bedeutsame Manifestation der Krankheit darstellt, kann der Zustand des Patienten bei entsprechender Behandlung über einen längeren Zeitraum auf einem zufriedenstellenden Niveau gehalten werden, wodurch die Arbeitsfähigkeit erhalten bleibt und der Übergang in die Phase der Komplikationen verhindert wird.
Krampfadern 4. Grades – Stadium der Komplikationen
Diese Krankheitsphase ist durch ausgeprägte Störungen der venösen Durchblutung gekennzeichnet. Die Schwellung der Beine wird nahezu konstant, der Hautjucken verstärkt sich und es treten trophische Störungen auf der Haut des Unterschenkels auf. Fortgeschrittene Krampfadern gehen häufig mit Ekzemen, Dermatitis und lang anhaltenden Verletzungen einher und da die Regenerationsfähigkeit der Haut bei Krampfadern deutlich eingeschränkt ist, kann sich bereits eine kleine Wunde zu einem hartnäckigen trophischen Geschwür entwickeln. Dünne Haut und Venenwände können leicht verletzt werden, was zu starken Blutungen führt. Beschädigte Weichteile und offene Geschwüre werden zu Einfallstoren für Infektionen.
Die häufigsten Komplikationen bei Krampfadern:
- Venenentzündung – Entzündung einer Vene;
- Thrombose – die Bildung eines Blutgerinnsels (Thrombus) in einer Vene, die zu einer Verstopfung des Gefäßes führen kann;
- trophische Geschwüre – entstehen an der Stelle, an der die betroffene Vene keinen ausreichenden Blutabfluss aus der Haut gewährleisten kann, wodurch die Ernährung (Trophismus) des Gewebes gestört wird.
Krampfadern können durch eine akute (manchmal eitrige) Thrombophlebitis kompliziert werden,Dermatitis und Ekzeme, Blutungen, Erysipel, Lymphangitis.Eine der gefährlichsten Komplikationen von Krampfadern ist die Lungenembolie, die zum plötzlichen Tod führen kann.
Eine Wiederherstellung des Zustands des Venensystems ist in diesem Stadium nicht mehr möglich, es bleibt nur noch die Verhinderung weiterer Komplikationen und möglichst eine Verbesserung der Lebensqualität des Patienten.
Ursachen von Krampfadern
Es gibt keine einheitliche Ursache für primäre Krampfadern der unteren Extremitäten. Die Entwicklung dieser Krankheit wird normalerweise durch mehrere Faktoren hervorgerufen. Alle schmerzhaften Symptome von Krampfadern sind jedoch mit strukturellen Veränderungen im Gewebe der Venenwände der Blutgefäße und einer Funktionsstörung der Venenklappen verbunden.
Was verursacht diese Verstöße?
Oft stößt man auf die Aussage, dass einer der wichtigsten physiologischen Gründe für die Entstehung einer Erkrankung wie Krampfadern die aufrechte Körperhaltung sei. Tatsächlich ist die Belastung des Gefäßsystems der unteren Extremitäten beim Menschen naturgemäß sehr hoch. Der Blutfluss aus den Venen und sein Aufstieg zum Herzen wird durch den durch die Schwerkraft verursachten Druck sowie durch hohen Druck in der Bauchhöhle verhindert. Allerdings entwickelt nicht jeder Krampfadern. Welche Faktoren provozieren die Entstehung von Krampfadern?
Es wurde festgestellt, dass die Hauptrisikofaktoren für die Entstehung von Krampfadern sind:
- genetische Veranlagung (Vererbung) – angeborene Schwäche der Venenwand, Störung der Venenklappen;
- weibliches Geschlecht – Frauen leiden 4–6-mal häufiger an Krampfadern als Männer;
- hormonelle Störungen;
- hormonelle Empfängnisverhütung;
- Schwangerschaft, insbesondere Mehrlingsschwangerschaften;
- schwere körperliche Aktivität (schwere körperliche Arbeit, Kraftsport);
- Zustände und Krankheiten, die zu einem erhöhten intraabdominalen Druck führen (chronische Atemwegserkrankungen, Verstopfung usw. )
- Krankheiten, die sich negativ auf die Blutgefäße auswirken (hoher Blutzucker, Diabetes, Druckstöße usw. );
- Merkmale der Arbeit – stehende oder sitzende Arbeit, plötzliche Temperaturschwankungen, längerer Kontakt mit hohen oder niedrigen Temperaturen;
- Übergewicht, Fettleibigkeit, was zu einer erhöhten Belastung der Beine und einem erhöhten Druck im Beckenbereich führt;
- Mangel an Vitamin C und anderen für das Gefäßsystem notwendigen nützlichen Substanzen;
- ein sitzender Lebensstil, schlechte Gewohnheiten, die Blutgefäße zerstören und zusätzliche Spannungen in ihnen hervorrufen.
Diagnose von Krampfadern
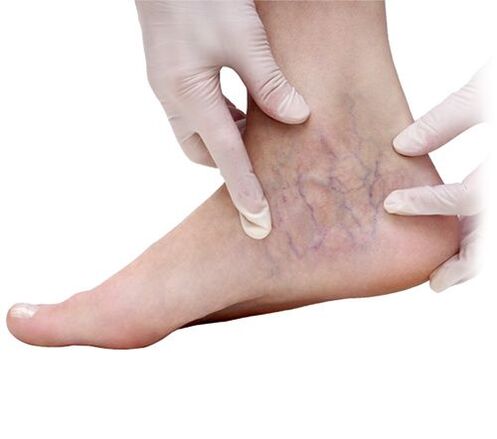
In den meisten Fällen ist die Diagnose von Krampfadern nicht schwierig. Eine klinische Untersuchung, einschließlich körperlicher Untersuchung (Untersuchung und Palpation), Befragung des Patienten, Erhebung von Beschwerden und Anamnese (Angaben über den Krankheitsverlauf, Lebens- und Berufsmerkmale, frühere und aktuelle Erkrankungen) bei schweren Krampfadern erfolgt in der Regel Es ist möglich, eine Diagnose ohne instrumentelle Untersuchung zu stellen. Ausnahmen bilden Situationen, in denen bei übermäßiger Entwicklung des Unterhautfettgewebes der unteren Extremitäten krampfartige Veränderungen schwer zu erkennen sein können.
Derzeit wird die Duplex-Ultraschalluntersuchung (USDS) häufig zur Untersuchung der Venen der unteren Extremitäten eingesetzt. Mit dieser Methode können Sie die Lokalisierung von Veränderungen in den Venen und die Art der Störung des venösen Blutflusses bestimmen. Sie müssen jedoch wissen, dass die Ergebnisse der Ultraschalluntersuchung weitgehend subjektiv sind und nicht nur von der Erfahrung und dem Wissen des Forschers abhängen, sondern auch von den taktischen Ansätzen zur Behandlung von Venenerkrankungen in einer bestimmten medizinischen Einrichtung. Bei der Festlegung der Behandlungstaktik orientieren sie sich in erster Linie an klinischen Untersuchungsdaten.
Bei der Planung einer invasiven Behandlung von Krampfadern der unteren Extremitäten wird ein Duplex-Scan durchgeführt. Zusätzlich können Röntgenkontrastvenographie, MRT-Venographie und CT-Venographie eingesetzt werden.
Alle diese Methoden ermöglichen es, den Ort, die Art und das Ausmaß venöser Läsionen zu klären, Störungen der venösen Hämodynamik deutlich zu erkennen, die Wirksamkeit verordneter Therapien zu beurteilen und den Krankheitsverlauf vorherzusagen.
Behandlung von Krampfadern – moderne Techniken
Die Hauptaufgaben des Arztes bei der Behandlung von Krampfadern sind:
- Beseitigung oder Verringerung der Schwere von Symptomen, die bei Patienten besondere Beschwerden verursachen – Schmerzen, Schwellungen, Krämpfe;
- Wiederherstellung und Verbesserung der Funktion von Blutgefäßen – von Kapillaren bis hin zu tiefen Venen, Verbesserung der Funktion von Klappen, Wiederherstellung beschädigter Gefäßwände, Erhöhung ihrer Elastizität und Festigkeit;
- Verbesserung der rheologischen Eigenschaften des Blutes, Verringerung seiner Viskosität;
- Verbesserung der Funktion des Lymphsystems.
- Verhinderung der weiteren Entwicklung der Krankheit und von Komplikationen;
- Verbesserung der Lebensqualität des Patienten.
Abhängig vom Krankheitsstadium und dem Grad der Gefäßschädigung kann der Arzt die für die jeweilige Situation optimalsten Behandlungsmethoden verschreiben, wie zum Beispiel:
- konservative Behandlung– Empfehlungen zur Prävention und Änderung des Lebensstils, Pharmakotherapie, Kompressionstherapie;
- nicht-chirurgische invasive Verfahren- Sklerotherapie, Echosklerotherapie, Schaumsklerotherapie (Schaumformtherapie) usw. ;
- Operation- Phlebektomie, thermische Obliteration, Stripping, kombinierte Methoden und Operationen mit erhöhter Komplexität bei Komplikationen von Krampfadern und Behandlung von trophischen Geschwüren der unteren Extremitäten.
Diese Methoden ermöglichen es, die Durchblutung der unteren Extremitäten, einschließlich der Mikrozirkulation, zu verbessern, viele durch Krampfadern verursachte kosmetische Defekte zu beseitigen und den Patienten von einem erheblichen Teil der schmerzhaften Manifestationen der Pathologie zu befreien.
Konservative Methoden zur Behandlung von Krampfadern
Die moderne konservative Therapie von Krampfadern bietet einen integrierten Behandlungsansatz und umfasst mehrere Bereiche:
- Änderungen des Lebensstils;
- pharmakologische Therapie;
- Kompressionstherapie.
Es ist kein Zufall, dass Änderungen des Lebensstils an erster Stelle stehen. Um den Einfluss ungünstiger Faktoren zumindest zu reduzieren, ist eine Schlammeliminierung nach Möglichkeit erforderlich.
Eine davon sind langfristige statische Belastungen im Stehen oder Sitzen, die zu einer Blutstagnation führen. Um die muskelvenöse Pumpe des Unterschenkels zu aktivieren, müssen Sie Ihre Beine regelmäßig strecken und mehr gehen. Während der Arbeit können Sie regelmäßig Übungen mit abwechselnder Kontraktion und Entspannung der Unterschenkelmuskulatur (Heben auf den Zehenspitzen) durchführen.
Es wird empfohlen, sich Zeit für Outdoor-Sportarten zu nehmen, die nicht mit einem Beinverletzungsrisiko verbunden sind (Sport- oder Nordic-Walking, Heimtrainer, Laufbänder, Schwimmen, Radfahren und Walken).
Wenn Sie Krampfadern haben, sollten Sie Ihre Beine nicht überhitzen, Sie müssen den Besuch des Badehauses und der Sauna verweigern.
Patienten mit Krampfadern müssen ihr Körpergewicht überwachen. Es ist bekannt, dass bei einem Body-Mass-Index von mehr als 27 kg/m2die Wahrscheinlichkeit von Krampfadern steigt um 30 %. Übergewicht geht oft mit erhöhten Zuckerwerten einher, was zu Problemen bei der Heilung venöser Geschwüre und dem Risiko eines erneuten Auftretens führt.
KompressionstherapieBei Krampfadern kann es entweder allein oder in Kombination mit Arzneimitteln sowie nach Operationen und Sklerotherapie angewendet werden.
Die Wirksamkeit der Kompressionstherapie erklärt sich aus der Möglichkeit einer Verringerung des umgekehrten Blutflusses, einer gewissen Verringerung der pathologischen Kapazität erweiterter Venen, was zu einer Verringerung der Schwellung, einer Verbesserung des kapillaren Blutflusses und einer Verringerung der Krampfadersymptome führt.
Neben Bandagen und Strickwaren gibt es die Hardware-Kompressionstherapie, die besonders bei chronischen Venenödemen und trophischen Geschwüren wirksam ist.
Im Frühstadium einer Krampfadererkrankung kann als Haupttherapie eine medikamentöse Behandlung empfohlen werden, gegebenenfalls ergänzt durch eine elastische Kompression. Medikamente werden auch zur Vorbereitung einer chirurgischen Behandlung oder in der postoperativen Phase verschrieben, um die Rehabilitation zu beschleunigen und Komplikationen vorzubeugen.
Zur Behandlung von Venenerkrankungen werden folgende Medikamentengruppen eingesetzt:
- Phlebotonika und Angioprotektoren;
- Antikoagulanzien und Thrombolytika;
- entzündungshemmende und schmerzstillende Mittel;
- Gefäßregenerationsmittel.
Zur systemischen Behandlung von Krampfadern werden hauptsächlich Venotonika und Angioprotektoren auf Basis von Bioflavonoiden, Rutinderivaten, Saponinen etc. eingesetzt. Diese Medikamente erhöhen die Elastizität und den Tonus der Venen, erhöhen die Stärke der Blutgefäße, verbessern den Lymphabfluss und senken den Lymphdruck . Bei drohender Thrombose werden gerinnungshemmende Mittel verordnet. Entzündungshemmende und schmerzstillende Mittel werden bei Komplikationen von Krampfadern eingesetzt – Venenentzündung, starke Schmerzen, trophische Venenläsionen.
Neben systemischen werden auch lokale Medikamente eingesetzt – Salben und Gele auf Basis venoaktiver Wirkstoffe, Heparin, nichtsteroidale entzündungshemmende Medikamente, Kortikosteroidsalben.
Nicht-chirurgische invasive Verfahren
Sklerotherapie der Venen der unteren Extremitäten
Bei der Venensklerotherapie handelt es sich um einen ambulanten medizinischen Eingriff, bei dem mit einer dünnen Nadel eine spezielle Substanz, ein Sklerosierungsmittel, in eine Kapillare oder problematische Vene injiziert wird. Anschließend wird das Gefäß mit einer Latexunterlage oder einer elastischen Binde komprimiert. Die Gefäßwände „kleben zusammen", der Blutfluss im Gefäß stoppt. Normalerweise wachsen die verklebten Wände zusammen, bilden Narben und die Narbe verschwindet. Zur Behandlung von Krampfadern kleiner oberflächlicher Venen. Die Methode ist in den frühen Stadien der Erkrankung nur dann wirksam, wenn Krampfadern nur in kleinen Venen lokalisiert sind, und ermöglicht die Beseitigung kosmetischer Mängel. Um Ergebnisse zu erzielen, kann eine Reihe von Behandlungen erforderlich sein.
Schaumformtherapie (Schaumsklerotherapie)
Es zeichnet sich durch ein spezielles Sklerosierungsmittel aus. Wie bei der Sklerotherapie wird ein sklerosierendes Mittel in Form eines feinen Schaums in die geschädigte Vene injiziert, der die großen betroffenen Venen schnell „verschließt". Die Methode erfordert keine zahlreichen Verfahren und liefert hohe Ergebnisse. Es ist wichtig zu wissen, dass der Eingriff – obwohl selten – Nebenwirkungen haben kann – Sehstörungen. Es ist auch gefährlich, dass Sklerosierungsmittel in Arterien und Nervengewebe gelangen. Der Eingriff sollte von einem erfahrenen Phlebologen durchgeführt werden.
Absolute Kontraindikationen für die Sklerotherapie sind Allergie gegen das Medikament, tiefe Venenthrombose, Schwangerschaft, Stillzeit
Chirurgische Behandlung von Krampfadern
In der Regel wird in schweren, fortgeschrittenen Fällen und auch dann, wenn konservative Methoden die Entwicklung der Erkrankung nicht aufhalten können, eine chirurgische Behandlung empfohlen.
Der chirurgische Eingriff bei Krampfadern hat folgende Ziele
- Beseitigung kosmetischer Mängel;
- Verringerung der subjektiven Symptome (Schmerzen, Brennen, Parästhesien, Schweregefühl in den Beinen usw. );
- Vorbeugung einer Verschlechterung der Stammvenen;
- Vorbeugung von Blutungen aus Krampfadern;
- Prävention von Thrombophlebitis;
- Verringerung und Vorbeugung der Entwicklung von Venenödemen;
- Verringerung der Manifestationen und Vorbeugung der Entwicklung von Hyperpigmentierung, Lipodermatosklerose;
- Beschleunigung der Heilung und Verhinderung eines Rückfalls venöser trophischer Geschwüre.
Gemäß den klinischen Leitlinien sind die Ziele der chirurgischen Behandlung:
- Beseitigung des pathologischen vertikalen und/oder horizontalen Refluxes;
- Beseitigung von Krampfadern.
Vor der Durchführung chirurgischer Eingriffe jeglicher Art wird das Risiko der Entwicklung venöser thromboembolischer Komplikationen (VTEC) beurteilt.
Abhängig von der konkreten Situation gibt es mehrere chirurgische Methoden, die zum Einsatz kommen können:
Venektomie (Phlebektomie) und Safenektomie- traditionelle Operationen zur Entfernung von Krampfadern.Venektomie- Hierbei handelt es sich um die chirurgische Entfernung erkrankter Venenbereiche.Safenektomie- ein Sonderfall der Phlebektomie, der bei schweren und fortgeschrittenen Krankheitsfällen eingesetzt wird. Das Wesen der Safenektomie ist die minimalinvasive Entfernung der Zentralstämme beschädigter Stammvenen – durch Einschnitte am Venenstamm und Einführen einer Sonde. Bei dieser Operation wird auch eine Perforansvenenligatur durchgeführt, die die Stammvenen mit den tiefen Venen verbindet.
Kurzes Strippen– schnelle Entfernung des betroffenen Bereichs der Vena saphena am Oberschenkel oder Bein durch kleine Schnitte mit speziellen kleinen dünnen Sonden.
Mikrophlebektomie (Miniphlebektomie) -Entfernung von Krampfadern durch Hautpunktionen mit einer Nadel unter Verwendung spezieller Phlebektomiehaken (Venenextraktoren).
Gefäßkryochirurgie (Kryosklerose)– Methoden zur Behandlung von Venenerkrankungen durch Anwendung von Kälte (flüssigem Stickstoff) auf beschädigte Gefäße.
Unter Venennähen versteht man das Anbringen mehrerer Nähte an einer beschädigten Vene, die den Blutfluss durch das Gefäß verhindern. Dadurch kommt es zur Bildung von Blutgerinnseln und der allmählichen Degeneration der Vene.
Methoden der thermischen Auslöschung– Thermokoagulation und Laserkoagulationgelten als minimalinvasive Eingriffe.Thermokoagulation(oder RFO – Radiofrequenz-Venenobliteration) – eine sehr kurze Einwirkung von hochfrequentem elektrischem Strom im Bruchteil einer Sekunde.Laserkoagulation(EVLO oder EVLK – endovasale Laserobliteration (Koagulation) der Venen der unteren Extremitäten) – Einwirkung eines Laserstrahls auf pathologisch erweiterte Gefäße. In beiden Fällen kommt es infolge einer lokalen Temperaturerhöhung zur Zerstörung des Gefäßes, dem sogenannten „Verkleben von Wänden" oder „Versiegeln".
Es ist wichtig zu bedenken, dass eine Operation keine endgültige Heilung darstellt, sondern die Beseitigung der Symptome. Auch nach der Operation ist eine lebenslange konservative Behandlung erforderlich, die dem Patienten aufgeklärt werden muss.
Je nach Stadium der Krampfadern, Symptomen, Begleiterkrankungen und dem allgemeinen Gesundheitszustand des Patienten wählt der Arzt konkrete Empfehlungen aus, um möglichst schnell größtmögliche Verbesserungen zu erzielen.























